Розацеа: причины, симптомы и методы лечения
12.07.2023
157385
Резюмируйте эту статью с искусственным интеллектом
В мире существует более 16 млн человек (только в США), которые однажды заметили и почувствовали, что с их кожей лица, при определенных условиях, происходит что-то нетипичное.
Внезапное покраснение, дискомфортные ощущения: жжение, боль, покалывание, появление сосудистых сеточек, опухание, сыпь.
Обычно так проявляется розацеа на лице. Заболевание кожи, которое не так легко диагностировать и вылечить, даже на сегодняшний день.
Что такое розацеа?
Если чисто на медицинском языке, то розацеа это хроническое, рецидивирующее, полифакторное заболевание кожи лица (редко на теле), которое часто сигнализирует об ангионевротических нарушениях в организме.
Розацеа на латыни обозначает “розовые угри”, что собственно, и является одной из ярких характеристик недуга. Также, розацеа проявляется на коже в виде телеангиоэктазий (сосудистые звездочки, рисунки на коже), эритемы (сильное покраснение кожи), и папулами/пустулами. Из-за этого, ее довольно длительное время, классифицировали, как разновидность акне. Во многом, как оказалось со временем, ошибались.
В Соединенных Штатах Америки, с 1992 года, существует организация под названием National Rosacea Society (NRS). Цель NRS – поддерживать словом и делом людей с розацеа, проводить исследования для выявления новых методов, средств лечения, профилактики + повышать уровень социальной осведомленности во всем мире, об одном из наиболее тяжелых заболеваний кожи. Ведь схожими симптомами проявляются и другие патологии кожи, однако их игнорирование может осложнять течение болезни, что сильно повлияет на качество жизни человека.
Для огласки и информирования, National Rosacea Society объявили апрель "месяцем осведомленности о розацеа". И в течение этого месяца, проводится ряд офлайн и онлайн мероприятий, посвященных актуальности заболевания, обсуждению преодоления барьеров, шерингу учебных материалов для пациентов. В целом, такая масштабная и нужная работа проводится не только в апреле, просветительские ивенты происходят в течение года.
Вот официальный сайт организации для ознакомления и всеобщего развития.
Как выглядит начальная стадия розацеа?
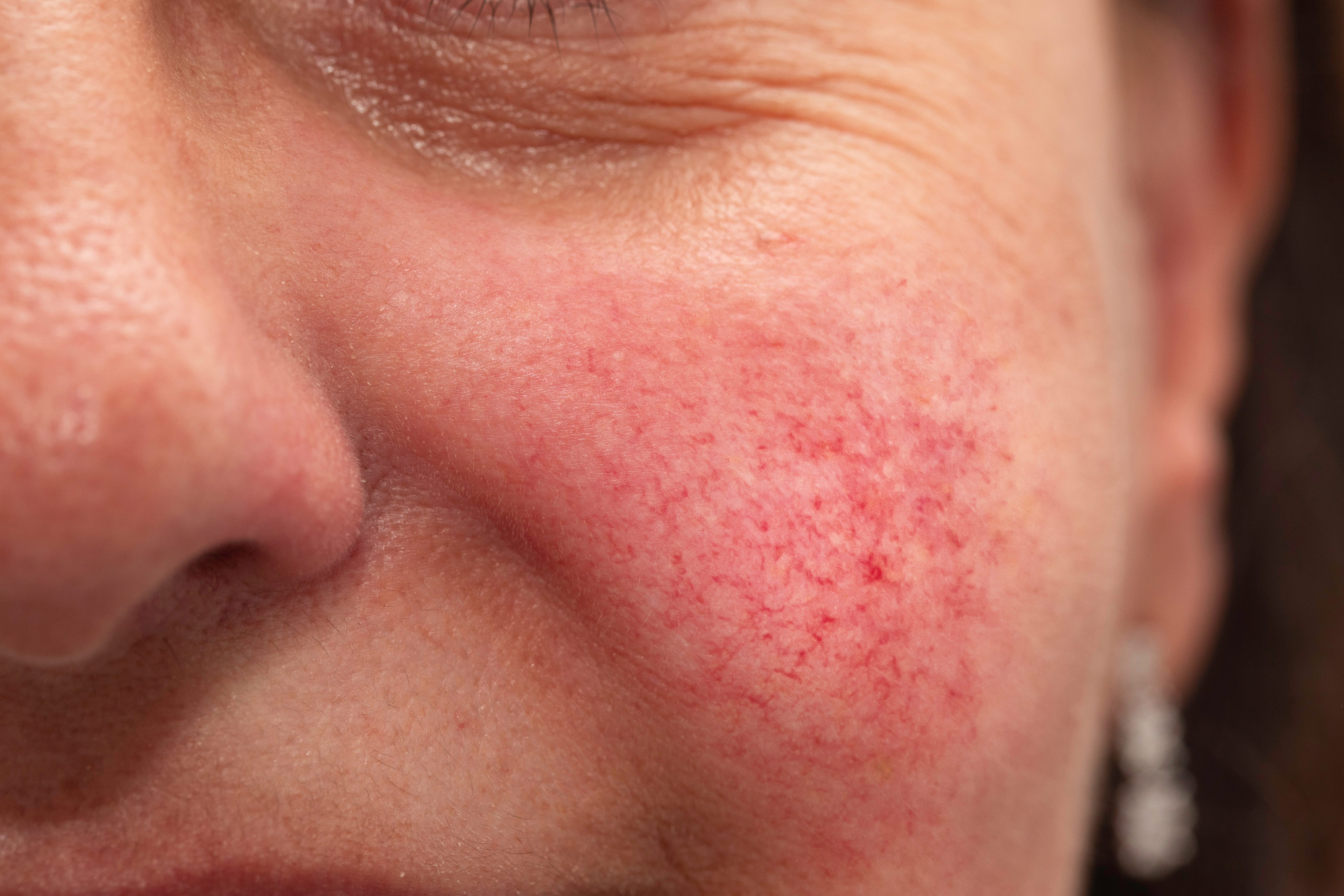
В большинстве случаев, розацеа начинается с кратковременных эпизодов адского покраснения лица (преимущественно центральная его часть), и оно становится горячим на ощупь. Через несколько минут все стабилизируется до нормы.
Впоследствии, покраснение осложняется ощущением покалывания и жжения в зоне подбородка, щек и носа, кожа становится слишком чувствительной. Если человек не обращается к дерматологу, розацеа может прогрессировать дальше. К перманентным, кратковременным покраснениям, нагреву тканей лица, добавляются розовые угри, папулы и пустулы. Через некоторое время, названные симптомы розацеа дополняются сосудистыми рисунками – визуализируются порванные капилляры, сосудистые звездочки, купероз.
Какие бывают осложнения розацеа?
Такие дискомфортные состояния возвращаются всякий раз, когда возникает контакт с внутренним или внешним раздражителем. И у каждого, совершенно индивидуальная картина болезни. Проявления розацеа могут варьироваться от временных легких покраснений до тяжелого течения болезни.
В более сложных случаях, из-за многолетних промедлений, у людей могут развиваться сложные и, мягко говоря, неэстетичные гипертрофии лица:
- ринофима (воспалительный процесс кожи носа, "шишковидный" нос).
Ринофима (гиперплазия соединительной ткани и сальных желез) – это осложнение розацеа, возникающее исключительно у мужчин.
Однако именно розацеа, вне зависимости от состояния и симптомов, чаще диагностируется у женщин.
- офтальморозацеа (покраснение, отек, сосудистые изменения в слизистой глаз).
Почему же возникает розацеа, и какими не очевидными симптомами характеризуется эта загадочная кожная болезнь?
Причины и симптомы появления розацеа
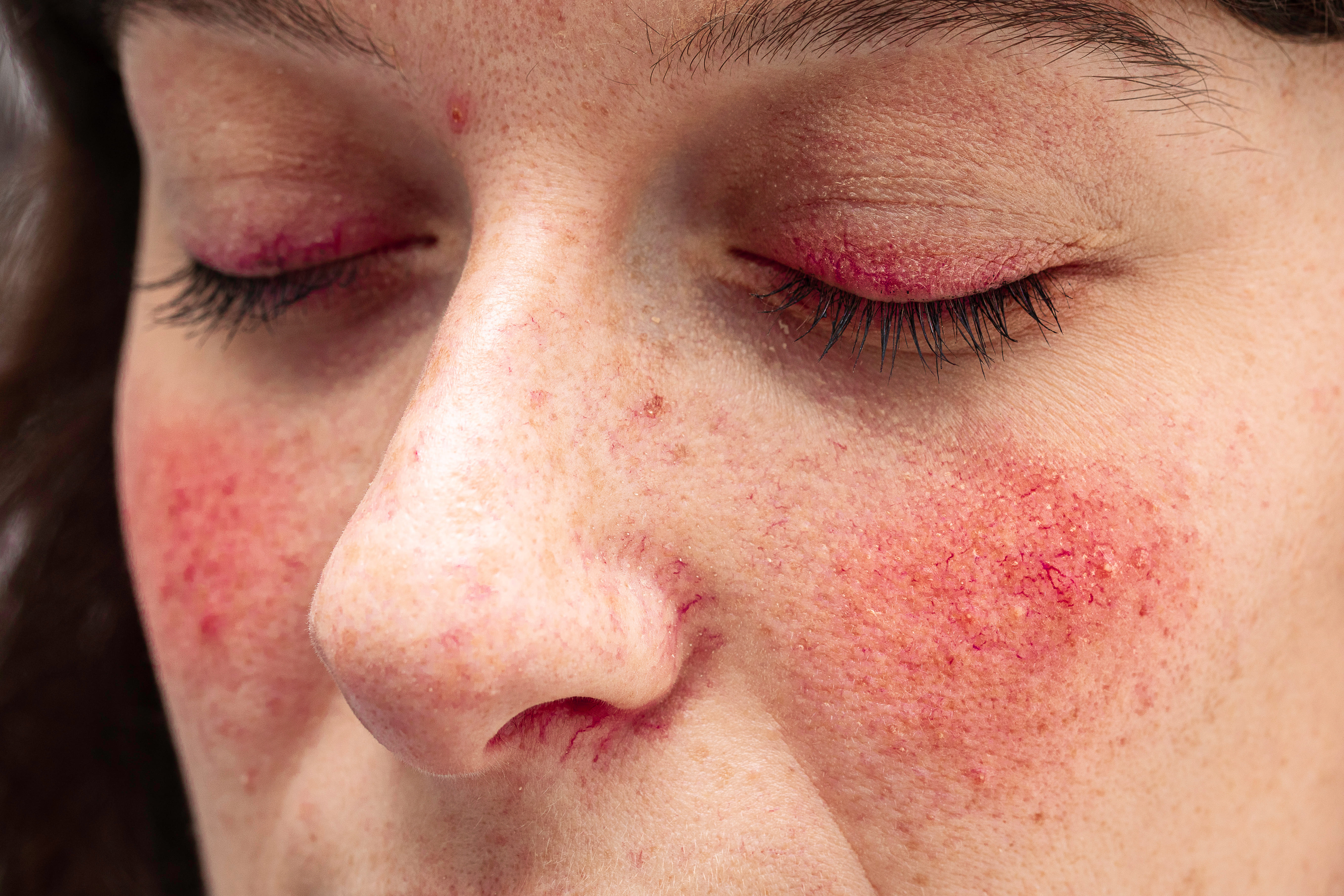
Поскольку розацеа, это сложно диагностируемое полиэтиологическое заболевание, теорий о ее происхождении, и причинах появления, достаточно много. И сегодня доподлинно неизвестно, почему розацеа появляется у людей, и почему чаще поражает женщин, и есть ли здесь генетический фактор? Рассмотрим самые популярные теории.
Причина появления розацеа №1
Ангионевротические нарушения
То есть, один из триггерных механизмов возникновения, и развития розацеа – это изменение тонуса сосудов лица, происходящих в ответ на экзогенные/эндогенные факторы.
Причина появления розацеа №2
Гормональный дисбаланс
Не секрет, что кожа – это супер гормонозависимый орган. В частности, розацеа может осложняться, если у человека не все хорошо с кортизолом, эстрогеном/тестостероном/прогестероном, мелатонином. Их дисбаланс объясняется такими изменениями:
- непорядок с кортизолом – разрушает волокна коллагена;
- мелатонин (во время сна) регулирует процессы обновления, регенерации клеток кожи.
- эстроген, прогестерон, тестостерон – точно, тем или иным способом, дадут о себе знать через кожные проявления.
Многие женщины с розацеа отмечают, что обострения, или изменения течения болезни, происходят именно во время гормональных качелей – период менструации, беременность (послеродовой период), менопауза.
Причина появления розацеа №3
Нарушенный гомеостаз микробиома кожи
Тусклый цвет лица, чувствительность кожи, обезвоживание – это все признаки нарушения баланса микробиома. Также, красными флажками для микробиоты являются курение сигарет, чрезмерный (+ неправильно подобранный) уход, и нервные расстройства, эмоциональные переживания.
Некоторые авторы исследований, связывают осложнения розацеа на лице, с повышенным количеством, деятельностью клещей Demodex folliculorum. Их, обычно, выявляют во время папуло-пустулезной формы розацеа, и в меньшей степени, во время эритематозной и инфильтративной.
Причина появления розацеа №4
Конечно, питание!
А если точнее, то определенные продукты питания, у каждого свой стоп-продукт. Такая реакция кожи лица происходит из-за расширения сосудов, обусловливающих покраснение.
И, к триггерам, относятся не только вредные продукты питания, такие как чипсы, сладости, алкоголь, копчености. Некоторые пациенты с розацеа, сообщали о реакции кожи на кофе-чай, авокадо, цитрусовые, сою, шпинат, орехи, пряности, шоколад, ваниль, помидоры, бананы, йогурт, сухофрукты и т.д.
Однако означает ли это, что нужно срочно чистить холодильник от этих продуктов? – Нет. Все зависит от стадии розацеа и симптомов: если у вас после чая появляется легкий румянец, это ОК. Но 100% нужно удержаться от ароматного напитка, если у вас обостренная фаза. Во всяком случае, все нюансы нужно согласовывать с врачом-дерматологом.

Причина появления розацеа №5
Нарушения в работе ЖКТ
Большинство ученых не считают заболевание желудочно-кишечного тракта ведущей причиной появления розацеа. Однако, во время исследований, у 50-90% пациентов с розацеа были выявлены гистологические и клинические признаки гастрита, а у 33% - патологические изменения слизистой тонкой кишки.
Также отмечается связь между розацеа и хроническими заболеваниями кишечника.
Вывод таков: стопроцентных причин, обусловливающих появление розацеа, не обнаружено. Однако ученые точно могут сказать, что причастными к патогенезу розацеа являются:
- сосудистые нарушения;
- дисфункции эндокринной системы (заболевание щитовидной железы, сахарный диабет, беременность, гормональный дисбаланс);
- психосоматические и иммунные нарушения;
- патологии желудочно-кишечного тракта (гастриты, язвы желудка и 12-перстной кишки).
Результаты исследований, на предмет генетической детерминированности розацеа, разделились: одни уверяют, что наследственный фактор не играет никакой роли, другие все же находят причинно-следственную связь.
Симптомы розацеа
У всех пациентов, розацеа проявляется по-разному, как по длительности, так и по интенсивности, и уровню физического/эстетического дискомфорта.
Рассмотрим симптомы розацеа на примере общепринятой классификации:
- ETTR (эритематозно-телеангиэктатическая розацеа).
Первый подтип характеризуется эритемой, то есть внезапным покраснением, в ответ на разные экзогенные факторы. Она может быть неустойчивой (длиться несколько минут), и устойчивой (до нескольких часов). Покраснение локализуется на щеках, и может сопровождаться жжением, приливами жара и, через некоторое время, бесследно исчезает. Со временем, эритема становится более устойчивой, может приобретать синеватый оттенок + добавляются телеангиэктазии.
- PPR (папуло-пустулезная розацеа).
На фоне стойкой эритемы, которая не ограничивается щеками (может распространяться на лоб, подбородок), появляются одиночные или сгруппированные розово-красные папулы. Эти новообразования постепенно нагнаиваются, образуются пустулы.
- PR (фиматозная розацеа).
Выглядит, как утолщенная кожа с выраженными порами.
Если игнорировать эту стадию, патологический процесс приводит к появлению воспалительных кист и узлов. Такие новообразования появляются из-за прогрессирования гиперплазии соединительной ткани, сальных желез и устойчивого расширения сосудов.
Фиматозная розацеа, прежде всего, распространяется на нос (ринофима, или шишковидный нос), лоб, подбородок, а также ушные раковины. Такие пациенты имеют довольно обезображенное лицо, что и приводит к ряду психологических проблем у человека.
- OR (офтальморозацеа).
Стадия, когда розацеа поражает глаза. Офтальморозацеа, в 20% случаев появляется раньше кожных проявлений. Этот подтип розацеа характеризуется светочувствительностью, присутствует чувство наличия инородного тела в глазах, жжение и боль, белый налет в уголках глаз, повышенная утомляемость, покраснение и отек реснитчатого края. Прогресс болезни может приводить к частичной потере зрения.
Розацеа, вне зависимости от типа/стадии, редко проходит без физического дискомфорта, ощущений. Патология всегда сопровождается стандартным набором симптомов: покраснение, жжение, зуд, боль, покалывание, повышение температуры в местах покраснения.
Как понять, что у меня розацеа? Диагностика
Самое сложное в диагностике розацеа – это отсутствие специальных анализов, кожных проб, по результатам которых можно было бы на 100% подтвердить диагноз.
Поэтому наиболее точным методом диагностики является визуальный осмотр врачом-дерматологом, и анализ жалоб пациента. Например, существуют следующие общие критерии диагностики розацеа:
- стойкая эритема, продолжающаяся в течение 3 месяцев;
- неустойчивая эритема;
- наличие телеангиоэктазий, папул и пустул.
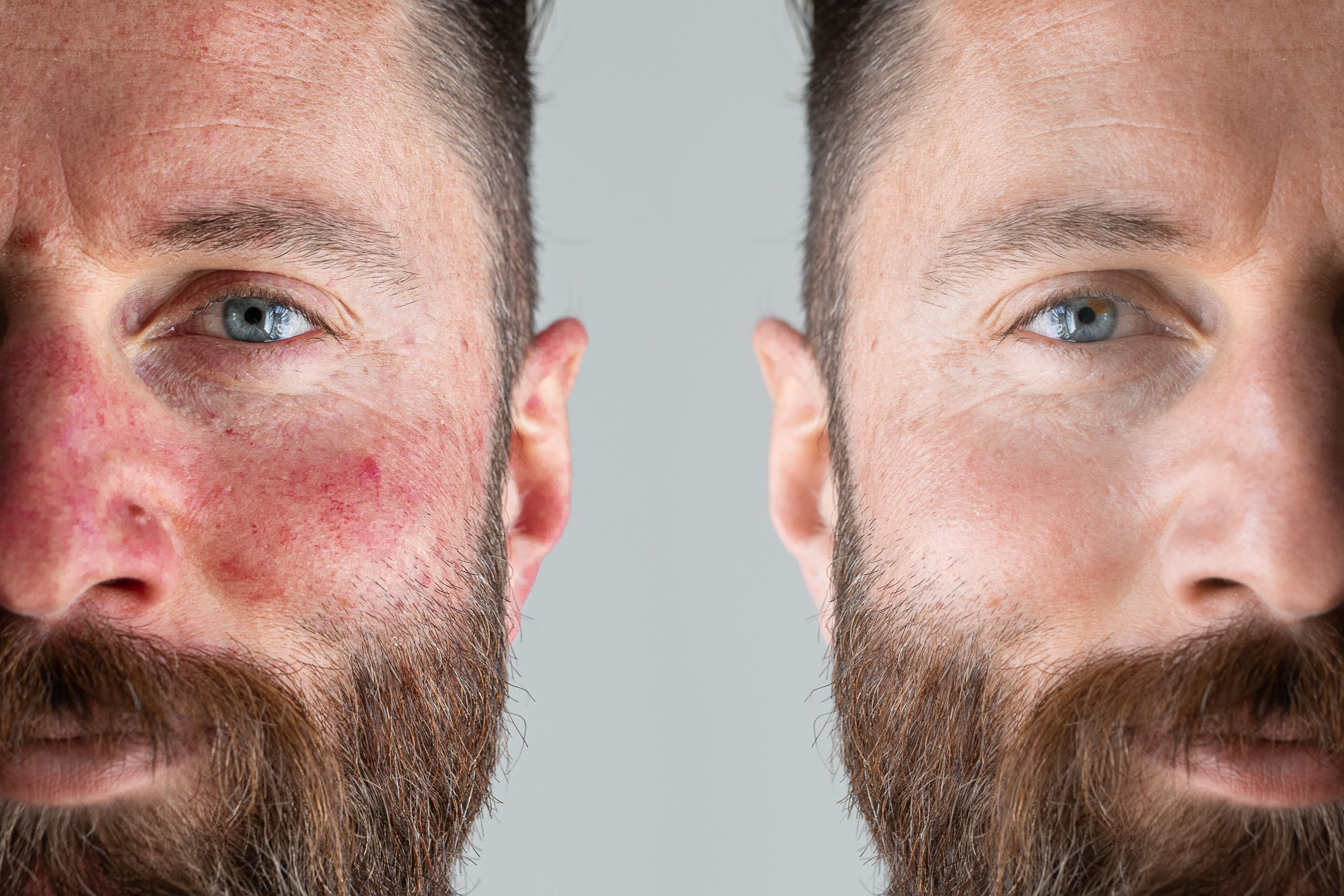
Дополнительно о диагнозе розацеа, могут свидетельствовать жалобы пациента на жжение, зуд, покалывание, приливы жара, сухость и чувствительность кожи лица, отеки и фиматозные образования.
Для того чтобы выявить риски возникновения розацеа, необходима комплексная диагностика, состоящая из анализа генов, отвечающих за состояние сосудов, воспалительные реакции, сниженный контроль оксидативного стресса, защитные функции эпидермиса.
Кроме того, очень информативным является самонаблюдение человека за тем, как реагирует кожа на определенные внешние триггеры. Вот почему врачи часто рекомендуют вести дневник наблюдений, где человек фиксирует все, что происходит с кожей в ответ на что-либо.
К таким триггерам относятся:
- алиментарные (горячие напитки, острая пища, шоколад, молочные продукты, ваниль, соевый соус, пряности, авокадо, алкоголь, шпинат, орехи, помидоры, сухофрукты, цитрусовые, бананы и т.д.);
- факторы окружающей среды (тепловое воздействие, ультрафиолет, влажность, баня/сауна, лекарственные препараты/косметические средства, тяжелые физические нагрузки, стресс и эмоциональное перенапряжение, хронический кашель).
Методы лечения розацеа
Основное, что нужно знать о лечении розацеа:
- Нет магических лекарств, кремов, которые за короткий срок вылечат болезнь. Нужно готовиться к длительной, постепенной борьбе, работе над собой.
- Самолечение – ложная дорога. Можно сильно усугубить и без того сложную кожную картину.
Значительных результатов можно добиться только совместной работой с врачом-дерматологом. Быть готовым к тому, что придется что-то кардинально изменить в своей жизни: отказаться от экстремальных прогулок на лыжах в минусовые температуры, сменить работу, если там есть термические раздражители или тяжелые физические нагрузки, или просто сформировать новый список любимых продуктов. Обычно это помогает контролировать ситуацию, когда нет симптомов обострения.
У каждого индивидуальная ситуация, требующая комплексного подхода. Поскольку факторы могут быть как экзогенными, так и эндогенными. Кроме местной (наружной) терапии, врач может параллельно корректировать гормональный дисбаланс, психически нервные и эндокринные нарушения, и проблемы с ЖКТ.
Какие методы используют для наружного лечения розацеа?
Важно! Лечение розацеа – это всегда об устранении симптоматики. То есть лечение внешних проявлений болезни. Поэтому важно наблюдать за собой, и по максимуму избегать влияния внешних факторов. Что предлагают врачи-дерматологи и косметологи для облегчения самочувствия, внешнего вида?
На сегодняшний день практикуют следующие методы лечения розацеа:
- Аппаратная терапия
Суть ее заключается в лазерном воздействии на сосуды, т.е. коагулировании (спаивании) сети сосудов. В результате лазерного воздействия, крупные сосуды атрофируются и уменьшаются, кровь перестает ими циркулировать, а маленькие – бесследно исчезают. Такой метод решает визуальную картину лица, исчезают сосудистые сеточки и звездочки, качество кожи в целом улучшается.
Однако рекомендовать вам такой, достаточно травматический метод, может только квалифицированный врач. Поскольку розацеа это воспаление на коже, а инфракрасное излучение тоже предполагает серьезное повреждение и воспалительный процесс в тканях. Выходит воспаление 2.
- Солнцезащита
Ультрафиолет – самый главный провокатор осложнения симптомов, и воспаления кожи с розацеа. Поэтому, каждый косметолог-дерматолог посоветует вам ответственно относиться к защите кожи от солнечной инсоляции, выбирать качественные средства с SPF-фильтрами, как минимум с SPF 30. В частности, отдавайте предпочтение солнцезащитным средствам для чувствительной кожи на основе минеральных фильтров.
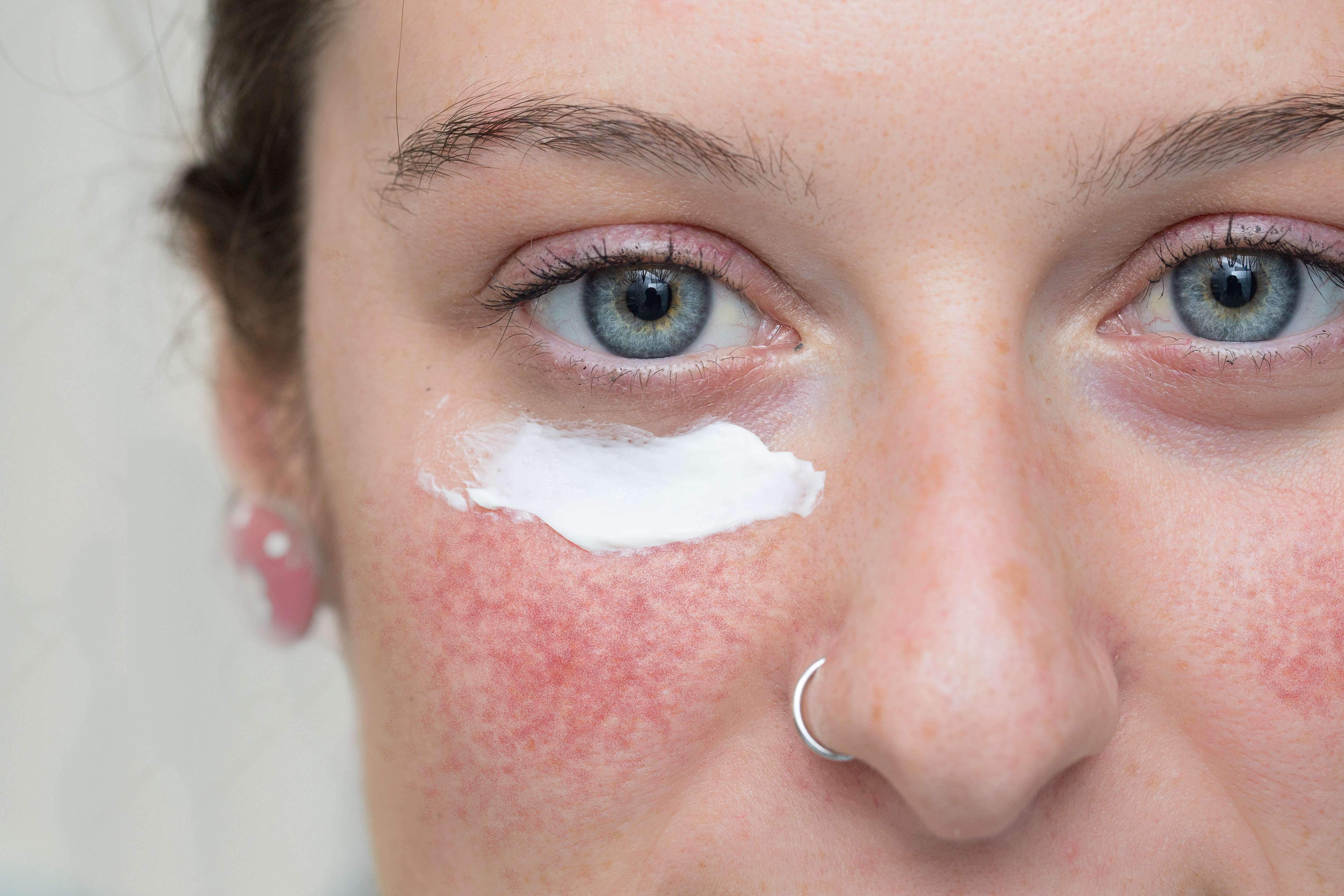
- Противовоспалительный домашний уход
Для устранения покраснения, воспалительных элементов и дискомфорта, обычно рекомендуется включать в уход средства с азелаиновой кислотой (концентрация 10-20%, подбирает только врач!), продукты с серой, обладающие антибактериальным и успокаивающим действиями.
Также, врачи могут назначать антибиотики для поверхностного применения, поскольку осложнение розацеа, это часто история про патогенную флору и размножение бактерий.
- Косметика для чувствительной кожи
Кожа с розацеа очень чувствительна, поэтому и ежедневный уход должен быть мягким, деликатным и качественно выполнять свои базовые функции. Если умывание кожи, тогда это легкие молочко, пенка или мусс. И самое главное, ежедневный комфортный крем для уменьшения симптомов покраснения, воспаления + увлажнения, защиты, укрепления сосудистой стенки и восстановления кожи.
Вся информация о методах лечения розацеа, освещена исключительно для ознакомления. Рекомендуем, если у вас появились первые признаки заболевания, обратиться к дерматологу, и смежным специалистам для комплексной диагностики и определения индивидуализированной терапии розацеа.
Профилактика розацеа
Поскольку точной информации, и достоверных исследований по поводу причин возникновения розацеа, пока не существует (а теорий много), невозможно на 100% защитить себя от появления симптомов кожной патологии.
Можно точно сказать, что в группе риска (преимущественно) светлокожие женщины в возрасте от 30 до 50 лет, у которых есть сосудистые, иммунные, эндокринные нарушения и заболевания ЖКТ.
Лучшая профилактика розацеа – это обязательная солнцезащита всегда, даже в облачную погоду. Сбалансированное и разнообразное питание, правильно подобранный, качественный уход за кожей и, конечно, меньше стрессов и регулярные чекапы организма!
FAQ: Часто задаваемые вопросы о розацеа
Как отличить акне и розацеа?
С первого взгляда это сложно сделать, поскольку раньше розацеа считалась подвидом акне (акне розацеа). Но сейчас точно есть существенные отличия, и вот какие:
- акне характеризуется воспалением сальных желез, а розацеа – патологией сосудов;
- акне преимущественно возникает в подростковом возрасте, а симптомы розацеа обычно появляются в возрасте 30-50 лет;
- розацеа поражает лицо (щеки, нос, подбородок) в виде сильного покраснения, покалывания, ткани становятся горячими (которые возникают в ответ на раздражители внезапно, и могут так же неожиданно исчезать) + повышается чувствительность кожи + появляются видимые сосудистые рисунки, купероз, нет комедонов (как во время акне);
- осложнения розацеа нередко затрагивают глаза и нос (офтальморозацеа, ринофима);
- нет никаких анализов крови, или кожных проб, которые помогли бы диагностировать розацеа, а в случае с акне – наоборот, анализы подтверждают внешние признаки/симптомы.
Диагноз может подтвердить только дерматолог при осмотре!
Как отличить волчанку и розацеа?
Красная волчанка – это сложный аутоиммунный синдром, сопровождающийся системным поражением соединительной ткани.
Волчанка отличается от розацеа тем, что:
- это редкое аутоиммунное заболевание, диагностируемое у 0,02-0,05% населения;
- сыпь на лице имеет вид красной (иногда с синим оттенком) бабочки (нос и щеки): симметричная и имеет четкие контуры;

- сопровождается симметричной болью в суставах, головной болью, повышенной температурой тела, отеками (из-за поражения почек), могут появляться язвы на слизистых, выпадение волос, изменение веса;
- диагностируется путем комплексных исследований и только квалифицированным специалистом.
Что нельзя есть во время розацеа?
Сугубо индивидуальный набор продуктов-триггеров для каждого. Но обычно людям с розацеа нельзя есть/пить: горячие напитки, температура которых превышает 60 градусов; алкогольные напитки, помидоры, авокадо, некоторые виды орехов, пряности (в том числе острые приправы), и копчености, шпинат, сою, бананы, ваниль, молочные продукты, шоколад, цитрусовые, горох и т.д. Реакция и симптомы могут возникнуть на любой неожиданный продукт, не обязательно из разряда вредных.
Можно ли избавиться от розацеа навсегда?
Полностью вылечить – нет, по крайней мере, на сегодняшний день. А прислушиваться к советам специалиста, минимизировать влияние триггерных факторов, не вызывающих воспаления и появления симптомов – вполне реально!
Важно! Если вы заметили у себя симптомы розацеа, пожалуйста, обратитесь к врачу-дерматологу, не занимайтесь самолечением, которое может ухудшить ваше физическое состояние и внешний вид.
Эта статья была полезной?